„Ich dachte, ich bilde mir das ein" – Genitaler Juckreiz nach den Wechseljahren
Monika ist 58. Seit Monaten juckt es – manchmal tagsüber, manchmal nachts, manchmal einfach so. Sie hat alles versucht: andere Seife, andere Unterwäsche, Intimwaschlotion aus der Drogerie. Nichts hilft dauerhaft. Zur Ärztin geht sie trotzdem nicht. Sie denkt: Das ist doch peinlich. Und wahrscheinlich bilde ich mir das ein.
Sie bildet es sich nicht ein. Und sie ist damit in guter Gesellschaft.
Häufiger als gedacht – und trotzdem kaum besprochen
Zwischen 17 und 33 % der Menschen in der Postmenopause berichten über Juckreiz im Genitalbereich – an den Schamlippen, in der Scheide oder rund um die Vulva.^1^ Das ist fast jede dritte Person. Und doch gehört es zu den Beschwerden, die in der gynäkologischen Praxis am seltensten angesprochen werden – weder von Patientinnen noch von Ärzt:innen.
Das muss sich ändern.
Warum juckt es eigentlich?
Genitaler Juckreiz ist kein eigenes Krankheitsbild – er ist ein Symptom. Und hinter diesem Symptom können ganz verschiedene Ursachen stecken:
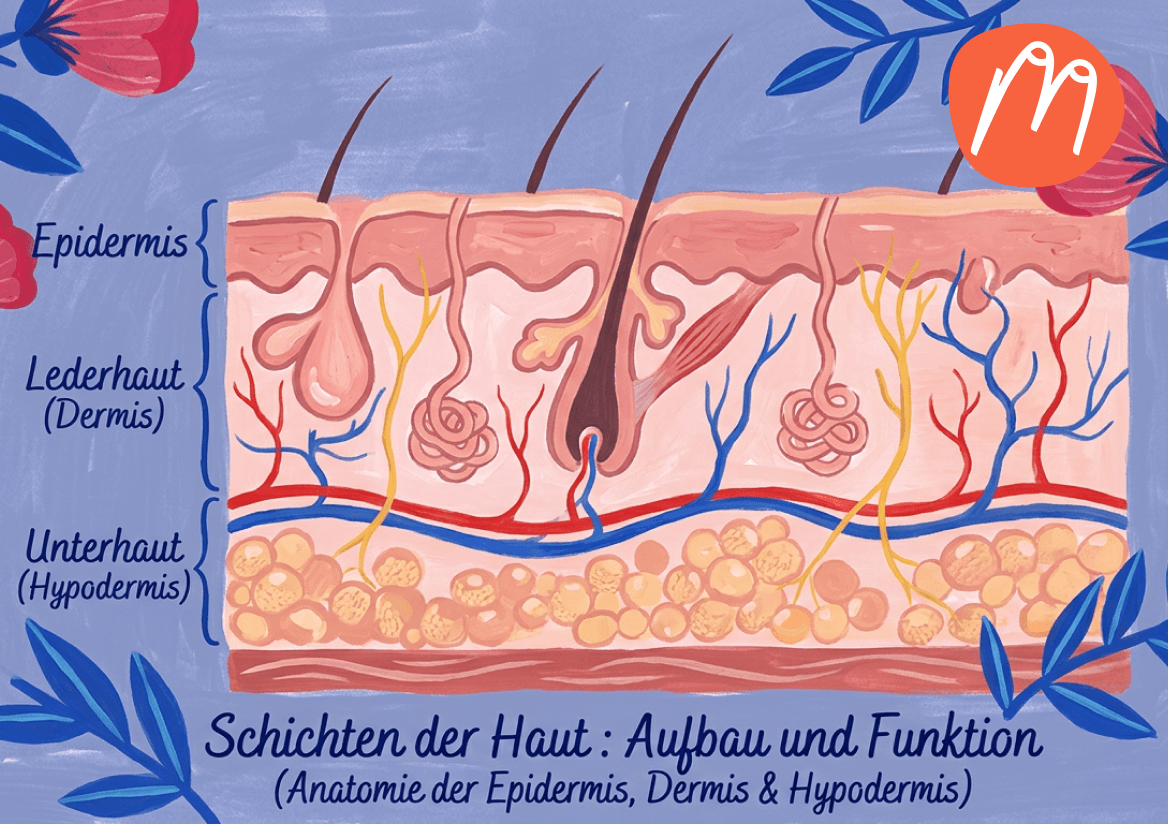
Östrogenmangel ist nach der Menopause die häufigste Ursache. Wenn der Östrogenspiegel sinkt, wird die Schleimhaut und Haut im Genitalbereich dünner, trockener und empfindlicher. Das kann sich als Juckreiz, Brennen oder Reizung äußern – auch ohne äußere Auslöser.^1^
Infektionen – etwa Pilzinfektionen oder bakterielle Fehlbesiedlung – können ebenfalls Juckreiz verursachen. Wichtig: In der Postmenopause verändert sich das vaginale Milieu, was das Risiko mancher Infektionen erhöht.
Hauterkrankungen wie Lichen sclerosus oder Psoriasis treten im Genitalbereich häufig auf und werden regelmäßig spät oder gar nicht diagnostiziert. Lichen sclerosus vor allem – eine chronisch-entzündliche Hauterkrankung – ist in dieser Altersgruppe nicht selten und sehr gut behandelbar, wenn sie erkannt wird.^2^
Kontaktdermatitis entsteht durch Reizung oder Allergie. Der Genitalbereich reagiert empfindlich auf Duftstoffe in Seifen, Feuchttüchern, Inkontinenzprodukten oder Waschmitteln – Auslöser, die viele zunächst nicht auf dem Schirm haben.
Andere Ursachen wie Autoimmunerkrankungen (z. B. Sjögren-Syndrom), Vorstufen von Krebserkrankungen oder systemische Erkrankungen spielen eine kleinere, aber reale Rolle und müssen bei entsprechenden Hinweisen abgeklärt werden.^1^
Und manchmal – das ist wichtig zu wissen – lässt sich trotz sorgfältiger Untersuchung keine eindeutige Ursache finden. Auch das ist eine Diagnose, mit der umgegangen werden kann.
Was bei der Untersuchung passiert
Eine gute Diagnostik braucht vor allem eines: ein offenes Gespräch. Die Ärztin oder der Arzt wird fragen, welche Produkte im Genitalbereich verwendet werden, ob es Veränderungen bei Seifen, Reinigungsmitteln oder Medikamenten gegeben hat, ob der Juckreiz lokal begrenzt oder weiter verbreitet ist und ob Brennen oder Schmerzen hinzukommen.^1^
Dazu kommt eine körperliche Untersuchung. In vielen Fällen wird ein Abstrich genommen – zur mikroskopischen Beurteilung oder für eine Laboruntersuchung. Eine Blutuntersuchung ist selten nötig. Je nach Befund kann eine Gewebeprobe (Biopsie) sinnvoll sein, ebenso wie ein Allergietest bei Verdacht auf Kontaktdermatitis.
Das klingt nach viel – ist aber in der Praxis meist unkompliziert und geht schnell.
Was hilft – und was schadet
Hier kommt ein Prinzip, das in der Dermatologie bekannt ist, aber im Alltag oft konterkariert wird: Weniger ist mehr.
Viele Menschen greifen bei Juckreiz instinktiv zu Produkten – Gels, Cremes, Intimwaschlotionen – in der Hoffnung, dass mehr Pflege hilft. Das Gegenteil ist oft der Fall. Die Haut der Vulva ist besonders empfindlich. Jedes zusätzliche Inhaltsstoffe kann ein potenzieller Reizstoff sein.
Was wirklich hilft:
- Seife im Genitalbereich weglassen oder stark reduzieren – Wasser reicht in den meisten Fällen
- Produkte mit Duftstoffen meiden: Waschmittel, Körperpflegeprodukte, Feuchttücher
- Unterwäsche aus reiner Baumwolle tragen – synthetische Materialien können reizen
- Haut feucht halten – am besten mit Produkten, die möglichst wenige Inhaltsstoffe enthalten: Kokosnussöl, Olivenöl, Vaseline oder Glycerin sind gute Optionen. Sie können mehrfach täglich aufgetragen werden, mindestens aber nach dem Duschen oder Baden^1^
- Cremeformulierungen sind für die Vulvahaut oft weniger geeignet als Öle oder Salben
- Bei nächtlichem Juckreiz kann ein Barriereschutz helfen – etwa Zinkoxidpaste, die die Haut schützt und beruhigt
Was bei spezifischen Ursachen hilft:
Bei Östrogenmangel können lokale Östrogenpräparate – direkt auf die betroffene Haut aufgetragen – eine wirksame Ergänzung sein. Die Dosis ist niedrig, die Wirkung lokal. Infektionen werden nach Leitlinien behandelt. Hauterkrankungen wie Lichen sclerosus sprechen oft gut auf spezifische Therapien an – vorausgesetzt, die Diagnose wird gestellt.^1,2^
Ein Wort zu Lichen sclerosus
Lichen sclerosus verdient einen eigenen Satz, weil er so oft übersehen wird. Es handelt sich um eine chronisch-entzündliche Hauterkrankung, die bevorzugt im Genitalbereich auftritt – und die in der Postmenopause gehäuft vorkommt. Typisch sind weißliche Hautveränderungen, Juckreiz, Brennen und – unbehandelt – Narbenbildung.^2^
Die gute Nachricht: Mit der richtigen Therapie (meist lokale Kortisonpräparate) lässt sich die Erkrankung gut kontrollieren. Die schlechte Nachricht: Viele Menschen warten Jahre auf die Diagnose, weil das Thema als zu heikel gilt – oder weil niemand fragt.
Du musst nicht warten
Monika hat schließlich doch einen Termin gemacht. Ihre Ärztin hat gefragt, zugehört, untersucht – und einen Lichen sclerosus diagnostiziert. Seit sie eine lokale Therapie macht, ist der Juckreiz fast verschwunden.
„Ich wünschte, ich wäre früher gegangen", sagt sie. „Ich dachte wirklich, das ist normal."
Es ist nicht normal. Es ist behandelbar.
Finde die richtige Begleitung
Wenn du Beschwerden im Genitalbereich hast – Juckreiz, Brennen, Reizungen – dann ist das ein Grund, dir Unterstützung zu holen. Nicht irgendwann. Jetzt.
hermaid verbindet dich mit Expertinnen und Experten, die diese Themen kennen und offen ansprechen.
Quellen
- Stockdale CK, Boardman L (2021). Vulvar itch in the postmenopausal patient. Menopause, 28(5), 591–597. https://doi.org/10.1097/GME.0000000000001749
- Kirtschig G (2016). Lichen sclerosus – presentation, diagnosis and management. Deutsches Ärzteblatt International, 113(19), 337–343. https://doi.org/10.3238/arztebl.2016.0337
- Portman DJ, Gass ML; Vulvovaginal Atrophy Terminology Consensus Conference Panel (2014). Genitourinary syndrome of menopause. Menopause, 21(10), 1063–1068. https://doi.org/10.1097/GME.0000000000000329
- van der Linden M et al. (2021). Vulvar dermatoses in postmenopausal women: a review. Maturitas, 143, 45–52. https://doi.org/10.1016/j.maturitas.2020.08.013